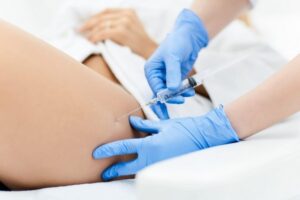
В данной публикации приведен обзор принципов проведения внутрикожных, подкожных и внутримышечных инъекций. Показано, как правильно выбрать анатомическую область инъекции, предусмотреть возможность непереносимости лекарственных препаратов, а также особые потребности пациента, которые могут повлиять на выбор места выполнения инъекции. Освещены аспекты подготовки пациента и кожи, а также особенности оснащения, и способы уменьшения дискомфорта у пациента во время выполнения процедуры.
Лекарства, вводимые внутримышечно (в/м), откладываются в сосудисто-мышечной ткани, что обеспечивает быстрое всасывание в кровоток. Ознакомиться со всеми вариантами инъекцированой работы можно перейдя по ссылке https://injectir.ru/.
К осложнениям неправильно выполненной внутримышечной инъекции относятся:
- Боль – стратегии ее уменьшения описаны во вставке 1;
- кровотечение;
- образование абсцесса;
- целлюлит;
- Мышечный фиброз;
- Повреждения нервов и сосудов;
Непреднамеренный внутривенный (IV) доступ.
Этих осложнений можно избежать, если точно определить место для инъекции и использовать квалифицированную доказательную технику.
Доказательная база
Процедура внутримышечной инъекции широко обсуждалась в литературе, но есть опасения, что медсестры все еще выполняют устаревшие и ритуальные действия, связанные с выбором места, отсасыванием шприца и очисткой кожи.
Для внутримышечного введения рекомендуются четыре участка мышц
- латеральная широкая мышца бедра;
- прямая мышца бедра
- дельтовидная;
- вентро-ягодичная.
Традиционно для внутримышечных инъекций использовалась дорсо-ягодичная мышца, но эта мышца находится в непосредственной близости от крупных кровеносных сосудов и нервов, а повреждение седалищного нерва является признанным осложнением. Кроме того, абсорбция лекарств из DG мышцы может быть медленнее, чем из других участков, что может привести к накоплению лекарств в тканях и риску передозировки. Многие пациенты считают использование сайта навязчивым и не хотят раздеваться, чтобы получить доступ к соответствующей области. По этим причинам мышцу DG больше не рекомендуют для внутримышечных инъекций, несмотря на это, многие медсестры продолжают ее использовать.
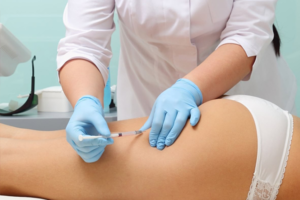
Для внутримышечных инъекций следует использовать безопасные иглы, чтобы снизить риск травм от укола иглой.
Размер иглы измеряется в датчиках (диаметр иглы). Обычно используется 21G, но выбор зависит от вязкости закачиваемой жидкости.
Иглы должны быть достаточно длинными, чтобы обеспечить введение препарата в мышцу; длина зависит от:
- Мышечная масса;
- вес пациента;
Количество подкожного жира.
У женщин больше подкожного жира, чем у мужчин (Zaybak et al, 2007), поэтому необходимо рассмотреть возможность использования более длинных игл для пациентов с ожирением. PHE (2013) рекомендует использовать иглу диаметром 25 или 38 мм у взрослых.
Традиционно медсестер учили оставлять несколько миллиметров между кожей и наконечником иглы на случай, если игла сломается во время инъекции. Эта практика не основана на доказательствах, может привести к попаданию лекарств в подкожный жировой слой, и с современными одноразовыми иглами в ней больше нет необходимости.
Подготовка кожи
Существуют некоторые споры об использовании тампонов, пропитанных спиртом, для очистки мест инъекций. PHE (2013) предполагает, что, если пациент физически чист и в целом здоров, брать мазок с кожи не требуется.